- nye MR-bilder for å verifisere eller se på endring
- poliklinisk time
- sykehistorie
- nevrologisk undersøkelse
Prolaps i ryggen
Smerter i ryggen er svært vanlig. 60-80 prosent av befolkningen får ryggsmerter en eller flere ganger i løpet av livet. Utstrålende smerte fra ryggen til bena kan være forårsaket av et trykk mot en nerverot i ryggkanalen. Dette kan skyldes aldersforandringer i form av forkalkninger eller prolaps.
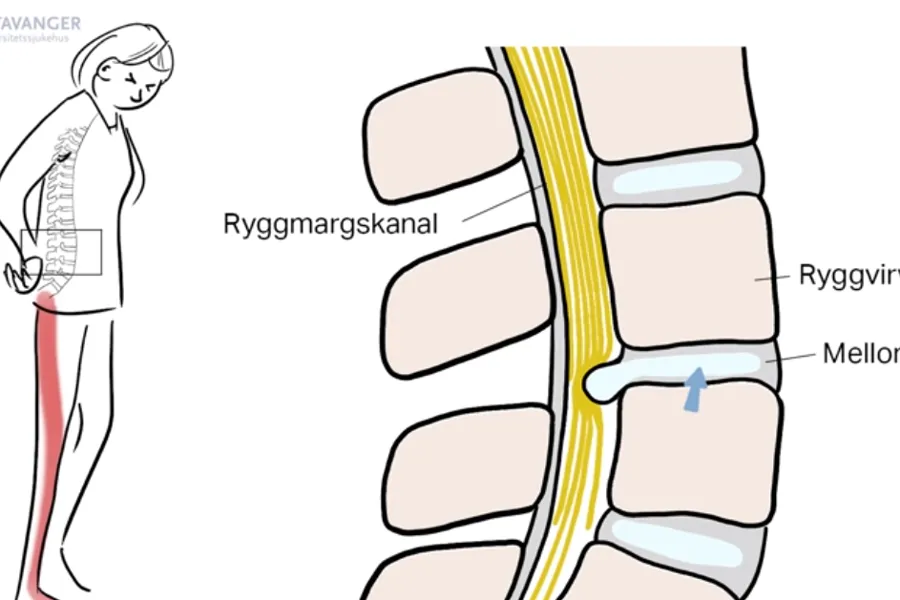
Anatomi
Virvlene er skilt fra hverandre av mellomvirvelskiver. Disse har en sterk ytre ring og en myk kjerne. Mellom virvlene er det ledd som sammen med muskulatur sørger for stabilitet og bevegelse. Med årene skjer det normale aldersforandringer både i mellomvirvelskivene, leddene og i muskulaturen.
Hva er et prolaps?
Et skiveprolaps forårsakes av en sprekk i mellomvirvelskivens ytre ring der den indre kjernen presses ut og trykker mot nerverot. Trykket mot nerveroten sammen med betennelsesreaksjoner forårsaker smertetilstanden.
Flere faktorer kan være av betydning. Arvelig disponering er sannsynligvis den viktigste enkeltfaktoren. Smerten kan stråle fra ryggen ned i hofte, lår, legg og fot. Sammen med smerten kan man også oppleve nummenhetsfølelse i huden, prikkinger og kraftsvikt i muskulatur. Ryggsmerte, uten utstråling til ben, blir sjelden bedre av operativ behandling for lumbal prolaps.
Henvisning og vurdering
For å få behandling i spesialisthelsetjenesten trenger du henvisning. Fastlegen er den som oftest henviser. I noen tilfeller kan annet helsepersonell henvise deg, for eksempel til bildeundersøkelser (MR, CT eller røntgen).
Når vi har mottatt henvisningen, vil du få svar på om du har rett til utredning og behandling i spesialisthelsetjenesten.
Når henvisningen sendes til sykehuset trenger legen som skal vurdere nye MR-bilder for å se om det er et prolaps i ryggen. MR bilder sammen med sykehistorie er viktig for spesialisten som vurderer tilstanden din.
En nevrologisk undersøkelse vil si noe om hvilke områder i nervesystemet som er påvirket. Sammenstilling av kliniske funn i MR-bilder og den nevrologiske undersøkelsen opp mot sykehistorie gir grunnlag for vurdering av henvisning.
Utredning
Behandling
To mulige behandlingsmetoder:
1. Ikke-operativ behandling, rehabilitering av ryggsmerter
2. Kirurgi som behandling
Oppfølging
Hvis du har operert, kan du ta kontakt med ortopedisk sengepost hvis du har spørsmål eller plager etter operasjonen.