Du våkner umiddelbart etter operasjonen. Hukommelsen kan være noe redusert de første timene selv om du selv synes at du snakker som normalt med lege og sykepleiere. Vi tar derfor kontakt med deg dagen etter operasjonen for å svare på eventuelle spørsmål.
Du må regne med litt smerter etter operasjonen. Du får smertestillende etter behov, og vi forsøker å få deg opp av sengen innen ca. én time.
Vanlig forløp etter operasjonen
Du får med deg resept på smertestillende tabletter.
De fleste vil kjenne smerter i såret i noen dager. Smerter og eventuell lokal hevelse forsvinner i løpet av noen få uker.
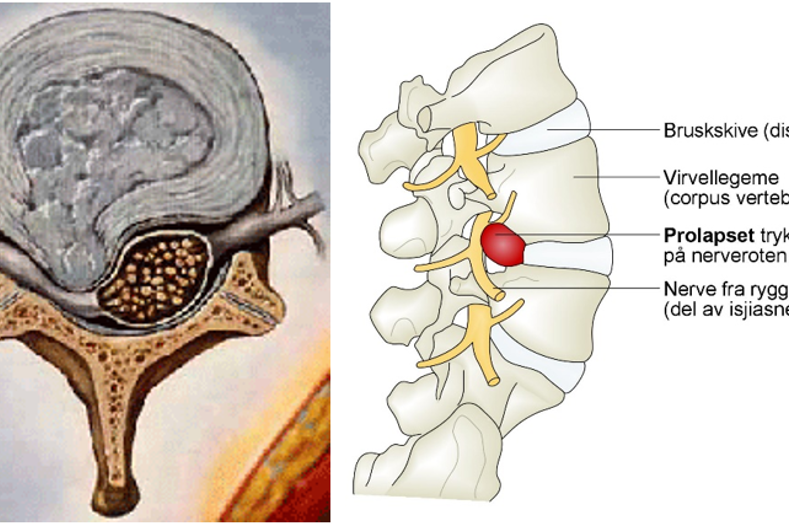
De aller fleste merker en umiddelbar bedring av de utstrålende smertene i beinet. I noen tilfeller kan du oppleve litt varierende smertene i ryggen og foten de første ukene. Har du lammelser, bedres disse ofte mer gradvis.
Det kan hende at du opplever mer nummenhet i huden på beinet etter operasjonen. Dette kan skyldes manipuleringen vi må gjøre med nerveroten for å komme til for å fjerne prolapsen. Denne nummenheten gir seg vanligvis gradvis i løpet av noen uker. Nummenheten kan også være et resultat av trykk/drag på nerveroten over tid som følge av prolapsen, og denne kan vedvare i større eller mindre grad.
Operasjonen er først og fremst en behandling av isjassmertene i beinet, og ikke av eventuelle samtidige ryggsmerter. Noen pasienter kan likevel oppleve en gradvis bedring også av ryggsmertene.
Dersom det begynner å sive væske fra såret og du får mer smerter i såret etter noen dager, ønsker vi at du tar kontakt med oss eller fastlegen slik at vi får se på det.
Sykemelding
De som har fysisk lett arbeid, klarer seg vanligvis med ca. 2 ukers sykemelding. Har du tyngre fysisk arbeid, anbefales ca. 6 ukers sykemelding. Mange som har mulighet til å arbeide hjemmefra, begynner så smått etter få dager.
Aktivitetsnivå
Vi setter ikke noen spesielle restriksjoner på aktivitetsnivå. Begynn med daglige spaserturer. Å gå i litt ulendt terreng gir variert bevegelse og fin trening for ryggen. Du må selv finne ut hva du kan klare og er komfortabel med. Fysikalsk behandling er vanligvis ikke nødvendig.
Vi anbefaler at du unngår fellestreninger og styrketreninger på treningssentre de første 6 ukene.
Når du kommer i aktivitet, kan det hende du vil kjenne de gamle isjassmertene igjen. Dette er en naturlig reaksjon etter operasjonen og har ingen betydning for sluttresultatet.
Hjemme øker du aktiviteten gradvis etter hvert som operasjonssmertene gir seg.
Prognose/resultat
Data fra Norsk ryggregister viser at vel 85 prosent av pasientene blir bedre av behandlingen, og de aller fleste blir fornøyde.
I noen tilfeller har tiden fra du fikk symptomene til trykket på nerven blir tatt bort betydning for resultatet.
5–10 prosent av pasientene kan få tilbake prolaps på samme nivået.